JAMA Oncology (IF 33.012) julkaisi hiljattain tärkeän tutkimustuloksen [1] Fudanin yliopiston syöpäsairaalan professori Cai Guo-ringin ja Shanghain Jiao Tong -yliopiston lääketieteellisen tiedekunnan Renjin sairaalan professori Wang Jingin muodostaman tiimin yhteistyössä KUNYUAN BIOLOGYn kanssa: ”Molekylaarisen jäännössairauden varhainen havaitseminen ja riskinluokittelu vaiheen I–III paksusuolensyövässä kiertävän kasvaimen DNA:n metylaation ja riskinluokituksen avulla” (Early Detection of Molecular Residual Disease and Risk Stratification for Stage I-III colorectal Cancer via Circulating Kasvaimen DNA Metylation and Risk Stratification)”. Tämä tutkimus on maailman ensimmäinen monikeskustutkimus, jossa sovelletaan PCR-pohjaista veren ctDNA:n monigeenimetylaatioteknologiaa paksusuolensyövän uusiutumisen ennustamiseen ja seurantaan. Tämä tarjoaa kustannustehokkaamman teknisen polun ja ratkaisun verrattuna olemassa oleviin MRD-havaitsemistekniikoihin. Tämän odotetaan parantavan huomattavasti paksusuolensyövän uusiutumisen ennustamisen ja seurannan kliinistä käyttöä sekä parantavan merkittävästi potilaiden eloonjäämistä ja elämänlaatua. Tutkimus sai myös lehden ja sen toimittajien korkeat arviot, ja se mainittiin tämän numeron keskeisenä suositusartikkelina. Espanjalainen professori Juan Ruiz-Bañobre ja yhdysvaltalainen professori Ajay Goel kutsuttiin arvioimaan sitä. Tutkimuksesta raportoi myös GenomeWeb, joka on johtava biolääketieteellinen media Yhdysvalloissa.

Paksusuolensyöpä (CRC) on yleinen ruoansulatuskanavan pahanlaatuinen kasvain Kiinassa. Kansainvälisen syöväntutkimuslaitoksen (IARC) vuoden 2020 tiedot osoittavat, että 555 000 uutta tapausta Kiinassa vastaa noin kolmasosaa maailman sairastumisista, ja ilmaantuvuus on noussut toiseksi yleisimmäksi syöväksi Kiinassa. 286 000 kuolemantapausta vastaa noin kolmasosaa maailman sairastumisista, mikä on viidenneksi yleisin syöpäkuolemien aiheuttaja Kiinassa. Viides kuolinsyy Kiinassa. On huomionarvoista, että diagnosoiduista potilaista TNM-vaiheiden I, II, III ja IV osuudet ovat 18,6 %, 42,5 %, 30,7 % ja 8,2 %. Yli 80 % potilaista on keski- ja myöhäisvaiheessa, ja 44 %:lla heistä on samanaikaisia tai heterokroonisia etäpesäkkeitä maksaan ja keuhkoihin, jotka vaikuttavat vakavasti elinaikaan, vaarantavat asukkaidemme terveyden ja aiheuttavat raskaan sosiaalisen ja taloudellisen taakan. Kansallisen syöpäkeskuksen tilastojen mukaan paksusuolen syövän hoitokustannusten keskimääräinen vuotuinen nousu Kiinassa on noin 6,9–9,2 %, ja potilaiden henkilökohtaiset terveysmenot voivat viedä jopa 60 % perheen tuloista vuoden kuluessa diagnoosin saamisesta. Syöpäpotilaat kärsivät sairaudesta ja ovat myös suuren taloudellisen paineen alla [2].
Yhdeksänkymmentä prosenttia paksusuolen syövän leesioista voidaan poistaa kirurgisesti, ja mitä aikaisemmin kasvain havaitaan, sitä korkeampi on viiden vuoden eloonjäämisaste radikaalin kirurgisen resektion jälkeen, mutta kokonaisuudessaan uusiutumisaste radikaalin resektion jälkeen on silti noin 30 %. Kiinan väestössä paksusuolen syövän viiden vuoden eloonjäämisasteet ovat 90,1 %, 72,6 %, 53,8 % ja 10,4 % vaiheissa I, II, III ja IV.
Minimaalinen jäännöstauti (MRD) on merkittävä kasvaimen uusiutumisen syy radikaalin hoidon jälkeen. Viime vuosina kiinteiden kasvainten MRD-havaitsemistekniikka on kehittynyt nopeasti, ja useat laajat havainnointi- ja interventiotutkimukset ovat vahvistaneet, että leikkauksen jälkeinen MRD-status voi viitata kolorektaalisyövän leikkauksen jälkeiseen uusiutumisen riskiin. ctDNA-testauksen etuna on, että se on ei-invasiivinen, yksinkertainen, nopea, helposti saatavilla oleva näyte ja se auttaa voittamaan kasvaimen heterogeenisyyden.
Sekä Yhdysvaltojen NCCN:n paksusuolensyövän hoitosuositukset että Kiinan CSCO:n paksusuolensyövän hoitosuositukset toteavat, että ctDNA-testaus voi tarjota ennusteellista ja prediktiivistä tietoa paksusuolensyövän leikkauksen jälkeisen uusiutumisriskin määrittämiseksi ja adjuvanttikemoterapian valinnassa vaiheen II tai III paksusuolensyöpää sairastavilla potilailla, mikä auttaa adjuvanttihoitopäätöksissä. Useimmat olemassa olevat tutkimukset keskittyvät kuitenkin ctDNA-mutaatioihin, jotka perustuvat suuren läpimenon sekvensointiteknologiaan (NGS), jolla on monimutkainen prosessi, pitkä läpimenoaika ja korkeat kustannukset [3], ja jonka yleistettävyys on hieman puutteellista ja esiintyvyys syöpäpotilailla on alhainen.
Vaiheen III paksusuolen syöpäpotilailla NGS-pohjainen ctDNA:n dynaaminen seuranta maksaa jopa 10 000 dollaria yhdeltä käynniltä ja vaatii jopa kahden viikon odotusajan. Tässä tutkimuksessa käytetyn monigeenimetylaatiotestin, ColonAiQ®:n, avulla potilaat voivat saada dynaamisen ctDNA:n seurannan kymmenesosalla halvemmalla ja saada raportin jopa kahdessa päivässä.
Kiinassa todetaan vuosittain 560 000 uutta paksusuolensyöpätapausta, ja kliinisillä potilailla, joilla on pääasiassa vaiheen II-III paksusuolensyöpä (osuus on noin 70 %), on kiireellisempi kysyntä dynaamiselle seurannalle, joten paksusuolen syövän MRD-dynaamisen seurannan markkinat yltävät miljooniin ihmisiin vuosittain.
Tutkimustuloksilla voidaan nähdä olevan tärkeä tieteellinen ja käytännön merkitys. Laajamittaisten prospektiivisten kliinisten tutkimusten kautta on vahvistettu, että PCR-pohjaista veren ctDNA:n monigeenimetylaatioteknologiaa voidaan käyttää paksusuolensyövän uusiutumisen ennustamiseen ja seurantaan sekä herkästi, ajantasaisesti että kustannustehokkaasti, mikä mahdollistaa paremmin täsmälääketieteen hyödyttämisen useammalle syöpäpotilaalle. Tutkimus perustuu ColonAiQ®-teknologiaan, joka on KUNY:n kehittämä paksusuolensyövän monigeenimetylaatiotesti, jonka kliininen sovellusarvo varhaisessa seulonnassa ja diagnostiikassa on vahvistettu keskeisessä kliinisessä tutkimuksessa.
Gastroenterology (IF33.88), vuoden 2021 johtava kansainvälinen ruoansulatuskanavan sairauksien alan aikakauslehti, raportoi Fudanin yliopiston Zhongshanin sairaalan, Fudanin yliopiston syöpäsairaalan ja muiden arvovaltaisten lääketieteellisten laitosten monikeskustutkimuksen tulokset yhteistyössä KUNYAN Biologicalin kanssa. Tulokset vahvistivat ColonAiQ® ChangAiQ®:n erinomaisen suorituskyvyn paksusuolensyövän varhaisessa seulonnassa ja varhaisessa diagnosoinnissa ja tutkivat aluksi sen potentiaalia paksusuolensyövän ennusteen seurannassa.
Tutkimusryhmään kuului 299 I-III vaiheen kolorektaalisyövän potilasta, joille tehtiin radikaali leikkaus ja jotka keräsivät verinäytteitä jokaisessa seurantapisteessä (kolmen kuukauden välein) viikon sisällä ennen leikkausta, kuukauden sisällä leikkauksesta ja leikkauksen jälkeisen adjuvanttihoidon aikana dynaamista veren ctDNA-testausta varten, jotta voitaisiin validoida ctDNA:n kliinistä soveltamista riskinluokituksessa, hoitopäätösten ohjaamisessa ja varhaisessa uusiutumisen seurannassa vaiheen I-III kolorektaalisyövässä.
Ensinnäkin havaittiin, että ctDNA-testaus pystyi ennustamaan kolorektaalsyöpäpotilaiden uusiutumisriskiä varhaisessa vaiheessa, sekä preoperatiivisesti että varhaisessa vaiheessa leikkauksen jälkeen. Preoperatiivisilla ctDNA-positiivisilla potilailla oli suurempi leikkauksen jälkeisen uusiutumisen todennäköisyys kuin preoperatiivisilla ctDNA-negatiivisilla potilailla (22,0 % > 4,7 %). Varhainen postoperatiivinen ctDNA-testaus ennusti edelleen uusiutumisriskiä: kuukausi radikaalin resektion jälkeen ctDNA-positiivisilla potilailla oli 17,5 kertaa todennäköisempi uusiutuminen kuin negatiivisilla potilailla; tiimi havaitsi myös, että yhdistetty ctDNA- ja CEA-testaus paransi hieman uusiutumisen havaitsemisen suorituskykyä (AUC = 0,849), mutta ero ei ollut merkitsevä verrattuna pelkkään ctDNA-testiin (AUC = 0,839). Ero ei ollut merkitsevä verrattuna pelkkään ctDNA-testiin (AUC = 0,839).
Kliininen levinneisyysaste yhdistettynä riskitekijöihin on tällä hetkellä syöpäpotilaiden riskinluokituksen tärkein perusta, ja nykyparadigmassa suuri osa potilaista uusiutuu edelleen [4], ja parempia luokittelutyökaluja tarvitaan kiireellisesti, koska kliinisessä työssä esiintyy samanaikaisesti sekä yli- että alihoitoa. Tämän perusteella tiimi luokitteli vaiheen III kolorektaalisyövän potilaat eri alaryhmiin kliinisen uusiutumisriskin arvioinnin (korkea riski (T4/N2) ja matala riski (T1-3N1)) ja adjuvanttihoitojakson (3/6 kuukautta) perusteella. Analyysissä havaittiin, että ctDNA-positiivisten potilaiden korkean riskin alaryhmän potilailla oli alhaisempi uusiutumisprosentti, jos he saivat kuusi kuukautta adjuvanttihoitoa; ctDNA-positiivisten potilaiden matalan riskin alaryhmässä ei ollut merkittävää eroa adjuvanttihoitosyklin ja potilastulosten välillä; kun taas ctDNA-negatiivisilla potilailla oli merkittävästi parempi ennuste kuin ctDNA-positiivisilla potilailla ja pidempi leikkauksen jälkeinen uusiutumattomuusjakso (RFS); vaiheen I ja matalan riskin vaiheen II kolorektaalisyöpä Kaikilla ctDNA-negatiivisilla potilailla ei ollut uusiutumista kahden vuoden kuluessa; Siksi ctDNA:n integroinnin kliinisiin ominaisuuksiin odotetaan optimoivan riskinluokituksen entisestään ja ennustavan uusiutumista paremmin.
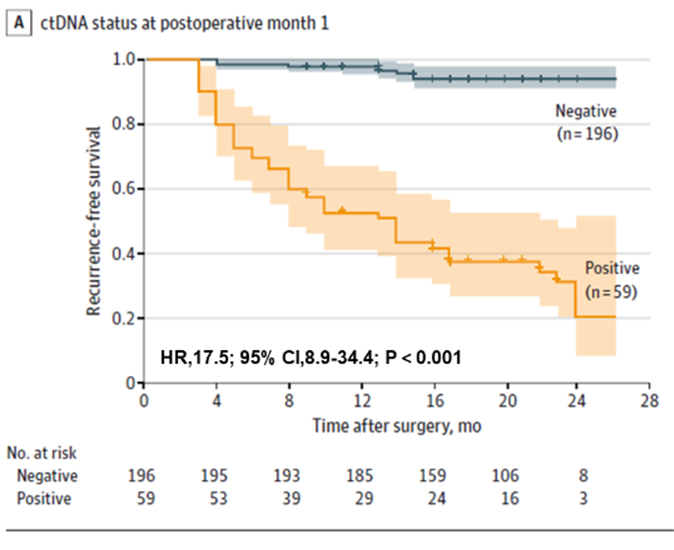
Kuva 1. Plasman ctDNA-analyysi POM1:ssä kolorektaalisyövän uusiutumisen varhaiseksi havaitsemiseksi
Dynaamisen ctDNA-testauksen lisätulokset osoittivat, että uusiutumisriski oli merkittävästi suurempi potilailla, joilla oli positiivinen dynaaminen ctDNA-testi, kuin potilailla, joilla oli negatiivinen ctDNA, taudin uusiutumisen seurantavaiheessa lopullisen hoidon jälkeen (radikaalin leikkauksen + adjuvanttihoidon jälkeen) (kuva 3ACD), ja että ctDNA voi osoittaa kasvaimen uusiutumisen jopa 20 kuukautta aikaisemmin kuin kuvantaminen (kuva 3B), mikä tarjoaa mahdollisuuden taudin uusiutumisen varhaiseen havaitsemiseen ja oikea-aikaiseen interventioon.
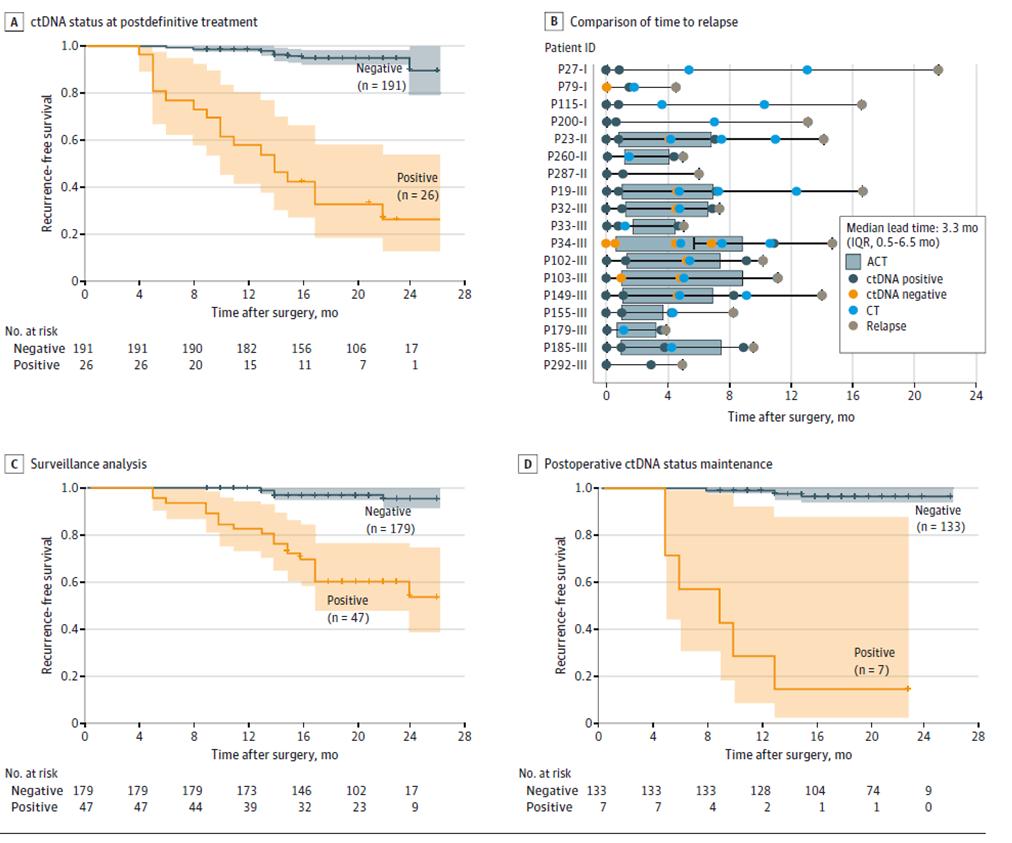
Kuva 2. Pitkittäiseen kohorttiin perustuva ctDNA-analyysi kolorektaalisyövän uusiutumisen havaitsemiseksi
”Suuri määrä kolorektaalisyövän translationaalisen lääketieteen tutkimuksia johtaa tätä tieteenalaa. Erityisesti ctDNA-pohjainen MRD-testaus osoittaa suurta potentiaalia parantaa kolorektaalisyövän potilaiden leikkauksen jälkeistä hoitoa mahdollistamalla uusiutumisriskin luokittelun, hoitopäätösten ohjaamisen ja uusiutumisen varhaisen seurannan.”
DNA-metylaation valitsemisen etuna uutena MRD-markkerina mutaatioiden havaitsemiseen verrattuna on, että se ei vaadi kasvainkudosten koko genomin sekvensointia, sitä käytetään suoraan verikokeissa ja vältetään vääriä positiivisia tuloksia, jotka johtuvat normaaleista kudoksista, hyvänlaatuisista sairauksista ja klonaalisesta hematopoieesista peräisin olevien somaattisten mutaatioiden havaitsemisesta.
Tämä ja muut asiaan liittyvät tutkimukset vahvistavat, että ctDNA-pohjainen MRD-testaus on tärkein itsenäinen riskitekijä vaiheen I-III kolorektaalisyövän uusiutumiselle ja sitä voidaan käyttää apuna hoitopäätösten ohjaamisessa, mukaan lukien adjuvanttihoidon "eskalointi" ja "alettaminen". MRD on tärkein itsenäinen riskitekijä vaiheen I-III kolorektaalisyövän uusiutumiselle leikkauksen jälkeen.
MRD-ala kehittyy nopeasti, ja tarjolla on useita innovatiivisia, erittäin herkkiä ja spesifisiä epigenetiikkaan (DNA-metylaatio ja fragmentomiikka) ja genomiikkaan (erittäin syvä kohdennettu sekvensointi tai koko genomin sekvensointi) perustuvia määrityksiä. Odotamme, että ColonAiQ® jatkaa laajamittaisten kliinisten tutkimusten järjestämistä ja siitä voi tulla uusi MRD-testauksen indikaattori, joka yhdistää saavutettavuuden, korkean suorituskyvyn ja kohtuuhintaisuuden ja jota voidaan käyttää laajasti rutiininomaisessa kliinisessä käytännössä.
Viitteet
[1] Mo S, Ye L, Wang D, Han L, Zhou S, Wang H, Dai W, Wang Y, Luo W, Wang R, Xu Y, Cai S, Liu R, Wang Z, Cai G. Molekulaarisen jäännöstaudin varhainen havaitseminen ja riskinluokittelu vaiheen I–III paksusuolensyövässä kiertävän kasvaimen DNA:n metylaation avulla. JAMA Oncol. 20. huhtikuuta 2023.
[2] ”Paksusuolen syövän aiheuttama taakka Kiinan väestössä: onko se muuttunut viime vuosina?”, Chinese Journal of Epidemiology, osa 41, nro 10, lokakuu 2020.
[3] Tarazona N, Gimeno-Valiente F, Gambardella V ym. Kohdennettu seuraavan sukupolven sekvensointi verenkierrossa olevalle kasvain-DNA:lle minimaalisen jäännöstaudin jäljittämiseksi paikallisessa paksusuolensyövässä. Ann Oncol. 1. marraskuuta 2019;30(11):1804-1812.
[4] Taieb J, André T, Auclin E. Etäpesäkkeettömien paksusuolensyöpien adjuvanttihoidon parantaminen, uudet standardit ja näkökulmat. Cancer Treat Rev. 2019;75:1-11.
Julkaisun aika: 28.4.2023
 中文网站
中文网站